Цифровые технологии индустрии 4.0 в системе повышения качества медицинской помощи: телемедицина
Сертакова О.В.1
1 Министерство здравоохранения Московской области, Россия, Москва
Скачать PDF | Загрузок: 69 | Цитирований: 2
Статья в журнале
Экономика и социум: современные модели развития (РИНЦ)
опубликовать статью
Том 10, Номер 4 (Октябрь-декабрь 2020)
Эта статья проиндексирована РИНЦ, см. https://elibrary.ru/item.asp?id=45713588
Цитирований: 2
Аннотация:
Несмотря на мировой прогресс и активное развитие инфраструктуры, остается немало мест, где медицинская помощь развита слабо или отсутствует по ряду причин как природного, так и экономического характера. Вместе с тем оказание медицинской помощи и здравоохранение является приоритетным вектором развития любой страны, и оказание медицинской помощи населению в сложно доступных городах и удаленных местах проживания становится приоритетом проектом практически всех государственных программ в области здравоохранения.
Цель. Основной целью представленной статьи является систематизация и структурирование ключевых факторов, определяющих особенности повышения качества медицинской помощи и реабилитации населения в контексте развития телемедицины в городах и удаленных местах проживания. Методология. В качестве общей методической основы данной статьи использованы методы экономико-статистического и контент-анализа открытых данных, характеризующих вопросы повышения качества медицинской помощи и реабилитации населения в городах и удаленных местах проживания путем широкого внедрения телемедицины. Объектом исследования является современная система повышения качества медицинской помощи и реабилитации населения в городах и удаленных местах проживания. Результаты. В ходе исследования, выявлено, что телемедицина является одной из наиболее остро дискуссионных вопросов базирующихся на применения цифровых технологий. Причины консерватизма сферы здравоохранения к переходу на цифру носят как объективные (сложность разработки единого цифрового стандарта хранения данных о пациентах, техническая отсталость многих учреждений здравоохранения, особенно географически удаленных, слабость инфраструктуры связи), так и субъективные (неготовность перехода медперсонала на цифровые инструменты, консерватизм мышления медицинского менеджмента, страх перед инновационными решениями) причины. Обосновано, что в эпоху индустрии 4.0 все системы цифровой медицины строятся на базе принципов 4 П: персонализация (индивидуальный подход к каждому пациенту с учетом особенностей его истории болезни или образа жизни), предикция (медицина будет ориентироваться на предсказательные модели развития болезней или их формирования с учетом кода ДНК), превентивность (проактивное реагирование на возникающие угрозы жизни и здоровью граждан) и партисипативность (участие пациентов в формировании и улучшении контента медицинских приложений).
Выводы. Следует отметить, что в первую очередь развитие разных направлений в телемедицине, связанно с удаленным мониторингом состояния лиц, чьи профессии требуют прохождения регулярных медицинских осмотров (водители, пилоты, капитаны речных судов и т.п.). В случае дислокации объектов в удаленных населенных пунктах такие процедуры имеют риски субъективной оценки и даже коррупционной составляющей (допуск к работе с учетом выявленных несоответствий в состоянии здоровья), использование же онлайн систем мониторинга процессов прохождения предрейсового осмотра, профосмотров врачами с использованием видео регистрации значительно снижает риски субъективизма в формировании медицинских результатов. Именно поэтому развитие телемедицины носит для РФ объективно важный характер, т.к. позволяет помочь разрешить проблему нехватки медицинского персонала и материально-технического обеспечения.
Ключевые слова: медицинская помощь, телемедицина, цифровые решения, e-health care, облачные сервисы, ИТ-инфраструктура, прецизионные медицинские сервисы
Введение
Необходимо отметить, даже принимая во внимание достаточно серьезное сопротивление сферы здравоохранения, все больше стран переходят к рассмотрению вопросов цифровизации медицинских учреждений на самом высоком государственном уровне. [1, 2] (Alyabev, Goloshchapov, Klintsov, Kuznetsova, Rot, Sergienko, Troshchenko, Chalabyan, Shuvaev, 0; Komarova, 0).
Данный интерес обусловлен не только актуальными трендами развития мировой экономики и ее активным переходом на цифру, но и сугубо прагматичными причинами ввиду колоссального роста расходов бюджета на здравоохранение: по данным аналитического отчета Deloitte «Global Health Care Outlook 2020» в 2017/2018 гг. дефицит бюджетного финансирования здравоохранения составил 1251 млн долларов США, в 2019 г. – 5,7 млрд долл. (с учетом расходов на медицинские проекты по ликвидации пандемии коронавируса), а к 2025 г. ожидается рост расходов до 12,6 млрд. долл. США [1], поэтому вопрос скорейшей цифровизации сферы здравоохранения имеет очень яркую прагматичную основу [8–11] (Sertakova, Dudin, Frolova, Artemieva, Galkina, 2017).
Результаты исследования
Цифровые технологии и спрос на digital-решения настолько прочно вписались в нашу повседневную жизнь, что представить себя без их помощи практически невозможно, однако для реализации цифровой медицины предъявляются куда более высокие требования к инфраструктуре и технологиям, чем к другим сферам публичной цифровой экономики.
Так, для развития телемедицины в России основополагающим документом является Указ Президента Российской Федерации «О национальных целях развития Российской Федерации на период до 2030 года» [2], в котором одним из приоритетных направлений развития страны названо достижение «цифровой зрелости» здравоохранения.
Дорожная карта развития телемедицины в РФ до 2024 г. представлена на рисунке 1.
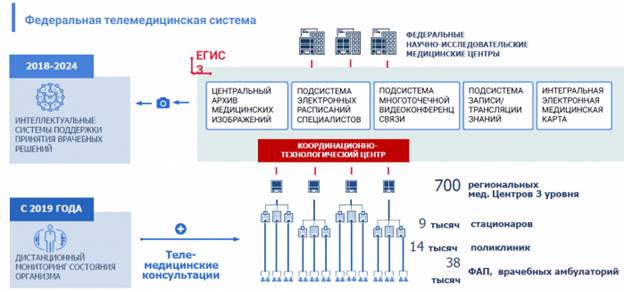
Рисунок 1. Дорожная карта развития телемедицины в РФ до 2024 г.
Источник: составлено автором по данным [2; 3] (Krylosov, Baranova, 0).
Для продуктивной реализации национального проекта цифровизации сферы здравоохранения необходимо выполнение следующих условий:
- стабильный доступ медицинских учреждений к высокоскоростному Интернету;
- наличие достаточного количества цифровых гаджетов и их технического соответствия требованиям для организации индивидуального и коллективного взаимодействия в форматах «врач – пациент», «врач – врач»;
- наличие и поэтапное развитие и совершенствование инфраструктуры для обеспечения доступности медицинских услуг в цифровом формате;
- проведение кадрового аудита медицинского персонала и организация при необходимости специальных образовательных курсов для инкорпорации медицинских технологий в бизнес-процессы врачебной помощи [4] (Kim, Alanazi, Daim, 2015).
Исходя из указанных выше факторов продуктивной цифровизации медицины, рассмотрим по порядку их влияние на развитие телемедицины в РФ. Первым анализируемым фактором является обеспеченность стабильного доступа медицинских учреждений к высокоскоростному Интернету (табл. 1).
Таблица 1
Динамика обеспеченности стабильного доступа медицинских учреждений к высокоскоростному Интернету
|
Показатели
|
Фактические данные
|
Прогноз
| ||
|
2017 г.
|
2018 г.
|
2019 г.
|
2021 г.
| |
|
1. Скорость интернет-соединения ниже 256
Кбит/с
|
1,6
|
1,2
|
0,9
|
0,3
|
|
2. Скорость интернет-соединения 256–511
Кбит/с
|
3,8
|
2,7
|
1,6
|
1,1
|
|
3. Скорость интернет-соединения 512
Кбит/с–1,9 Мбит/с
|
11,4
|
8,9
|
4,2
|
1,3
|
|
4. Скорость интернет-соединения 2,0–30,0
Мбит/с
|
52,8
|
52
|
58,4
|
36,3
|
|
5. Скорость интернет-соединения 31,0–100
Мбит/с
|
22,7
|
27,2
|
30,6
|
51,7
|
|
6. Скорость интернет-соединения выше 100
Мбит/с
|
4,5
|
4,4
|
4,3
|
9,3
|
В течение анализируемого периода мы видим, что учреждения здравоохранения испытывают существенные затруднения с обеспечением высокой скорости интернета: в 2017–2019 гг. основной удельный вес организаций имели скорость 2,0–30,0 Мбит/с, что недостаточно для технической организации удаленной медицины, особенно в части реализации удаленного управления процессами хирургического вмешательства или онлайн-мониторинга хода операции, или передачи баз данных или историй пациентов. Вторым аспектом развития цифровой медицины является техническая оснащенность учреждений здравоохранения специальными гаджетами и наличие адекватного сервиса медицинского оборудования на территории РФ. Сегодня на территории России, по данным аналитического центра ИД «ЕвроМедиа», зарегистрировано в качестве производителей более 2000 компаний и только 100 компаний являются производителями сложного оборудования [3]. В целом рынок медицинских инструментов в России показывает уверенный рост, и по оценкам экспертов, к 2025 г. национальный рынок может составить 3 % [4] от всего мирового рынка медицинской техники и 1,6 % от всего произведенного в мире оборудования с опцией IoT (интернет вещей) (рис. 2).
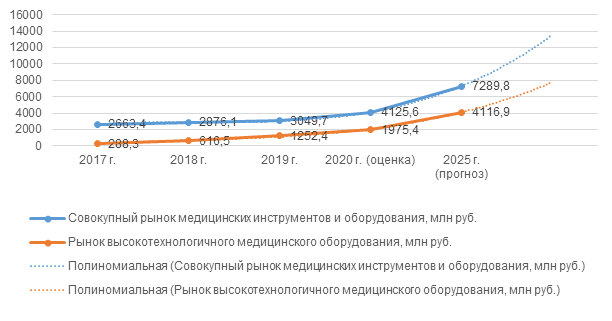 Рисунок 2. Динамика рынка
медицинского оборудования РФ в 2017–2020 гг. и прогноз на 2025 г
Рисунок 2. Динамика рынка
медицинского оборудования РФ в 2017–2020 гг. и прогноз на 2025 г
Источник: составлено автором
Структурно поставщики медицинского оборудования также крайне неоднородны: по данным за 2019 г. на топ-5 предприятий («Московское протезно-ортопедическое предприятие» Минтруда России, «Джи И Хэлскеа», «Оптик-Вижн», Загорский оптико-механический завод, «Медоборудование») пришлось более 30 млрд руб., или 10 % от всего рынка, что ставит вопрос о наличии предпосылок к олигополизации рынка. На следующем этапе рассмотрим вопрос инфраструктурной обеспеченности учреждений здравоохранения. В соответствии с данными о реализации федерального проекта «Создание единого цифрового контура в здравоохранении на основе единой государственной информационной системы здравоохранения (ЕГИСЗ)» [5] по состоянию на 01. 12. 2020 г. были достигнуты достаточно существенные результаты (табл. 2).
Таблица 2
Основные результаты развития цифровой медицины в РФ в 2018–2020 г.
|
Показатели
|
Фактические данные
|
2025 г. (прогноз)
| ||
|
2018 г.
|
2019 г.
|
2020 г. (оценка)
| ||
|
1.
Количество автоматизированных рабочих мест врачей и иных медицинских
работников, тыс. ед.
|
419,6
|
725,0
|
803,2
|
1958,4
|
|
1.1.
В том числе в местах удаленного проживания
|
56,4
|
79,8
|
110,2
|
706,4
|
|
2.
Уровень охвата структурных подразделений медицинских учреждений ЕГИСЗ, %
|
38,7
|
65,6
|
70,2
|
93,4
|
|
2.1.
В том числе в местах удаленного проживания
|
12,2
|
36,4
|
40,2
|
75,7
|
|
3.
Уровень охвата медучреждений опцией доступа пациента к личному кабинету «Мое
здоровье» на Едином портале государственных услуг, %
|
2,1
|
5,3
|
9,7
|
49,7
|
|
3.1.
В том числе в местах удаленного проживания
|
-
|
1,2
|
2,6
|
30,3
|
|
4.
Охват граждан сервисом «Мое здоровье» на ЕПГУ, млн чел.
|
3,7
|
10,3
|
45,6
|
78,4
|
|
4.1.
В том числе в местах удаленного проживания
|
0,4
|
2,2
|
5,5
|
19,6
|
Как видно из данных таблицы цифровизация сферы здравоохранения, несмотря на высочайший приоритет поддержки, движется достаточно медленно, но факт наличия спроса на цифровые решения подтверждается положительной динамикой участия как пациентов, так и врачей в новой форме реализации диалога «врач – пациент» с использованием IoMT (Internet of Medical Things) (табл. 3).
Таблица 3
Количественные показатели оказания услуг и/или использования сервисов цифровой медицины за 2017–2020 гг. и прогноз на 2025 г.
|
Показатели
|
Фактические
данные
|
2025 г.
(прогноз)
| ||
|
2018 г.
|
2019 г.
|
2020 г.
(оценка)
| ||
|
1. Численность
запросов через ЕПГУ на медицинские услуги (все категории медицинских услуг),
млн чел.
|
39,8
|
43,7
|
55,7
|
89,1
|
|
1.1. В том числе в
местах удаленного проживания
|
2,5
|
12,6
|
22,4
|
40,6
|
|
2.Количество телемедицинских
консультаций (консилиумов) всего, тыс. ед.
|
387,6
|
679,0
|
702,4
|
2154,9
|
|
2.1. В том числе в
местах удаленного проживания
|
41,3
|
69,5
|
112,3
|
719,5
|
|
2.2.
Телеконсультаций врач–врач
|
61,8
|
103,7
|
129,4
|
322,7
|
|
- в том числе в
местах удаленного проживания
|
33,7
|
55,9
|
61,4
|
182,2
|
|
2.3.
Телеконсультаций врач–пациент
|
189,9
|
385,3
|
447,5
|
918,2
|
|
- в том числе в
местах удаленного проживания
|
37,3
|
192,6
|
225,2
|
516,3
|
Из таблицы 3 видно, что рост спроса на все виды сервиса через каналы телемедицины идет именно с удаленных мест жительства и регионов, что подтверждает тезис о востребованности телемедицины в удаленных местах проживания граждан.
Далее рассмотрим объемы и структуру финансирования развития телемедицины в рамках федерального проекта «Цифровой регион». На эти цели в 2020–2024 гг. предлагается выделить 51,1 млрд руб. Из этой суммы федеральный бюджет обеспечит 7,69 млрд руб., бюджеты регионов — 43,4 млрд руб. [6]. Рассмотрим более подробно конкретные компоненты развития телемедицины для регионов и удаленных мест проживания граждан в рамках данного проекта (табл. 4).
Таблица 4
Характеристика основных инфраструктурных решений в части развития телемедицины для регионов и удаленных мест проживания граждан в рамках проекта «Цифровой регион»
|
Наименование инфраструктурного
решения
|
Характеристика инфраструктурного
решения
|
|
1. 4-П платформа «Здоровье»
|
Характеристика инфраструктурного решения. Создание сети
региональных аналитических платформ для комплексной автоматизации
бизнес-процессов оказания медицинской помощи.
Структура решения: – создание региональных центров медицинской логистики, отвечающих за централизованный учет обеспеченности медицинских учреждений лекарствами, оборудованием, расходными материалами; – развитие системы автоматического фармацевтического сервиса для удаленных мест проживания, в том числе с применением БПЛА (дроны-доставщики) и роботизированных систем отпуска лекарственных средств; - создание региональных программ привлечения населения к ЗОЖ и профилактике заболеваний (социальная реклама, обучающие видео, медицинские курсы онлайн в сфере охраны здоровья, физкультуры и спорта с визуализацией показателей здоровья). Финансовый план инфраструктурного решения: - общая стоимость проекта – 12,78 млрд руб., в том числе федеральный бюджет – 1,94 млрд. руб., местные бюджеты – 10,84 млрд руб. Сроки реализации проекта: I этап – 2020–2022 гг. II этап – 2023–2025 гг. |
|
2. Умная клиника
|
Характеристика инфраструктурного решения. Внедрение в
медицинских учреждениях регионов системы управления потоками пациентов с
целью оптимизации временного графика работы врачей, повышения эффективности
использования койко-мест и мест в дневном стационаре, а также отслеживания
состояния пациентов и карты их перемещений с
целью анализа возможных рисков.
Структура решения: - сервис предиктивной аналитики для оценки динамики записей пациентов к врачу; - сервис планирования загрузки койко-мест в дневном стационаре с опцией бронирования места на удобные даты; - сервис GPS-трекинга пациентов с заболеваниями, которые |
|
Наименование инфраструктурного
решения
|
Характеристика инфраструктурного
решения
|
|
|
могут нести потенциальную угрозу
обществу.
Финансовый план инфраструктурного решения: -общая стоимость проекта – 14,5 млрд. руб., в том числе федеральный бюджет – 2,18 млрд руб., местные бюджеты – 12,3 млрд руб. Сроки реализации проекта: I этап – 2020–2021 гг. (разработка и внедрение системы анализа записей пациентов и ее отладка); II этап – 2022–2023 гг. (внедрение ИИ для планирования койко-мест и системы бронирования мест в дневном стационаре); III этап – 2023–2025 гг. (реализация сервиса GPS-трекинга пациентов с потенциально опасными заболеваниями) |
|
3. Система термометрии на предприятиях и
в социальных учреждениях
|
Характеристика
инфраструктурного решения. Подключение крупных предприятий с непрерывными
процессами и социальных учреждений к системе дистанционной термометрии для
мониторинга и нахождения потенциальных заболевших, находящихся в помещении с
повышенной температурой, а также отслеживания состояния пациентов и карты их
перемещений с целью анализа возможных рисков.
Структура решения: - внедрение термометрических датчиков для бесконтактного измерения температуры (может быть как сезонным, так и постоянным решением); - строительство Data-серверов и интеграция всех датчиков в единую базу данных; - интеграция данных о температурных колебаниях в медицинскую карту сотрудника; - внедрение системы видеоналитики для отслеживания соблюдения масочного режима, применения СИЗ (перчатки, защитные шлемы и т.п.). Финансовый план инфраструктурного решения: - общая стоимость проекта – 19,2 млрд руб., в том числе федеральный бюджет – 2,88 млрд руб., местные бюджеты – 13,32 млрд руб. Сроки реализации проекта: I этап – 2020–2021 гг. (размещение датчиков термометрии и их тестирование); II этап – 2022–2023 гг. (строительство Data-серверов и интеграция всех датчиков в единую базу данных); III этап – 2023–2025 гг. (интеграция данных в единую систему мониторинга термометрии) |
|
4.
Система интегрированных в единое пространство региональных OLTP-платформ
|
Характеристика
инфраструктурного решения. Создание автономной финансово-расчетной системы
для проведения процедур бюджетирования, контроллинга и фондовой поддержки
учреждений здравоохранения в режиме реального времени. В рамках данной системы
будут не только видны движения денежных потоков из бюджета, но и все платные
услуги, а также помощь в форме пожертвований и спонсорства.
Структура решения: |
|
Наименование инфраструктурного
решения
|
Характеристика инфраструктурного
решения
|
|
|
-
объединение индивидуальных бухгалтерий учреждений здравоохранения в единый
расчетно-аналитический центр;
- формирование региональных центров бюджетирования, исходя из особенностей работы каждого конкретного учреждения и его специализации, а также календарных особенностей спроса на медицинские услуги; - формирование мобильных медицинских команд быстрого реагирования на вызовы в удаленные населенные пункты и их материально-техническое обеспечение (санитарная авиация, медицинские БПЛА с опцией доставки грузов); - создание экстренных центров управления медицинской помощью на случай пандемии в удаленных местах проживания. Финансовый план инфраструктурного решения: - общая стоимость проекта – 4,63 млрд. руб., в том числе федеральный бюджет – 694 млн руб., местные бюджеты – 3,93 млрд руб. Сроки реализации проекта: I этап – 2020–2021 гг. (объединение индивидуальных бухгалтерий учреждений здравоохранения в единый расчетно-аналитический центр); II этап – 2022–2023 гг. (формирование мобильных медицинских команд быстрого реагирования на вызовы в удаленные населенные пункты и их материально-техническое обеспечение) |
К большому сожалению, отмечаем, что развитием телемедицины в регионах и местах удаленного проживания населения сейчас преимущественно занимаются либо частные корпорации, либо стартапы (рис. 3).
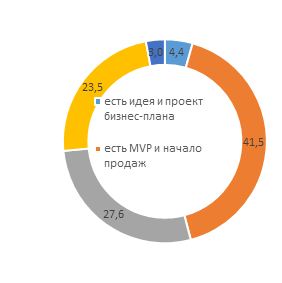
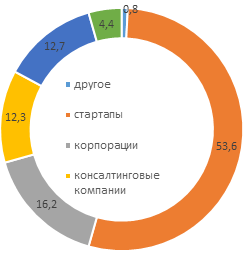
Рисунок 3. Структура участников проектов развития рынка телемедицины в регионах и уровень зрелости их бизнеса, %
Источник: составлено автором по данным [9]
По данным опроса, проведенного Московскими медицинским парком и технопарком Строгино, в топ-3 наиболее востребованных Digital-Health продуктов для жителей удаленных мест проживания вошли:
1. Телемедицинские системы и платформы для реализации коммуникации врачей и пациентов – 61,4 %;
2. Системы поддержки принятия врачебных решений – 25,7%;
3. Носимые устройства для мониторинга состояния пациента – 12,9 % [9].
Заключение
Развитие телемедицины носит для РФ объективно важный характер, так как позволяет помочь разрешить проблему нехватки медицинского персонала и материально-технического обеспечения в удаленных населенных пунктах, повысить качество медицинского сервиса и оперативность реагирования на экстренные вызовы за счет внедрения прогрессивных форм организации медицинской логистики и применения искусственного интеллекта в вопросах планирования потоков пациентов и задействования коечного фонда больниц. Отдельно следует отметить важность сокращения нарушений в части проведения предрейсовых осмотров или профосмотров отдельных категорий граждан.
[1]Global Health Care Outlook 2020 – https://documents.deloitte.com/insights/2020globalhealthcareoutlook.
[2]http://www.kremlin.ru/events/president/news/63728.
[3]Топ-20 российских производителей медицинского оборудования и инструментов – https://zdorovayarossia.ru /ratings/top-20-rossiyskikh-proizvoditeley-meditsinskogo-oborudovaniya-i-instrumentov/.
[4]Рынок МИ в РФ 2019 – https://news.medreestr.ru/2019/12/20/rynok-mi-v-rf-2019/.
[5]Цифровая зрелость здравоохранения – https://issek.hse.ru/news/385932985.html.
[6]Цифровизация медицины в регионах России обойдется в 51 миллиард – https://www.cnews.ru/news/top/2020-07-30_tsifrovizatsiya_meditsiny_v.
Источники:
2. Комарова Н. Тренды в здравоохранении. VC-ru. [Электронный ресурс]. URL: https://vc.ru/future/93355-trendy-v-zdravoohranenii (дата обращения: 16.12.2020).
3. Крылосов Д., Баранова А. Цифровизация борьбы с болезнями и телемедицина. Nan-News. [Электронный ресурс]. URL: https://nag.ru/articles/reviews/102744/tsifrovizatsiya-borbyi-s-boleznyami-i-tele-meditsina.html (дата обращения: 18.12.2020).
4. Kim J., Alanazi H., Daim Т. Prospects for Telemedicine Adoption: Prognostic Modeling as Exemplified by Rural Areas of USA // Foresight and STI Governance. – 2015. – № 4. – p. 32-41.
5. Цифровая зрелость здравоохранения: статистический обзор НИУ ВШЭ. Issek.hse.ru. [Электронный ресурс]. URL: https://issek.hse.ru/news/38593 2985.html (дата обращения: 14.12.2020).
6. Абдрахманова Г.И., Вишневский К.О., Гохберг Л.М. и др. Тенденции развития интернета в России и зарубежных странах. / Аналитический доклад. - М.: НИУ ВШЭ, 2020. – 144 c.
7. Цифровизация медицины в регионах России обойдется в 51 миллиард. Cnews.ru. [Электронный ресурс]. URL: https://www.cnews.ru/news/top/2020-07-30_tsifrovizatsiya_meditsiny_v (дата обращения: 19.12.2020).
8. 2020 global health care outlook. Laying a foundation for the future. Delloite Annul report. [Электронный ресурс]. URL: https://www2.deloitte.com/global/en/pages/life-sciences-and-healthcare/articles /global-health-care-sector-outlook.html (дата обращения: 17.12.2020).
9. Digital Health : итоги кафе стартап-проектов. Innoagency.ru. [Электронный ресурс]. URL: https://innoagency.ru/files/Digital%20Health_итоги.pdf (дата обращения: 18.12.2020).
10. Sertakova O.V., Dudin M.N., Frolova Е.Е., Katsarskiy M. I., Voykova N.A Methodological approaches to examination of public health based on the «National Health Quality Indicator» model // Quality - Access to Success. – 2017. – № 159. – p. 71-79.
11. Sertakova O.V., Dudin M.N., Frolova Е.Е., Artemieva. J. A., Galkina, M.V. Development of methodological approaches to assessing the quality of healthcare services // Quality - Access to Success. – 2017. – № 158. – p. 71-78.
Страница обновлена: 06.06.2026 в 14:29:06
Download PDF | Downloads: 69 | Citations: 2
Digital technologies of Industry 4.0 in improving the medical care quality: telemedicine
Sertakova O.V.Journal paper
Economics and society: contemporary models of development
Volume 10, Number 4 (October-December 2020)
Abstract:
Despite world progress and active development of infrastructure, there are still many places where medical care is poorly developed or absent for a number of reasons, both natural and economic. At the same time, the provision of medical care and healthcare is a priority vector in the development of any country, and the provision of medical care to the population in hard-to-reach cities and remote places of residence becomes a priority in the project of almost all government programs in the field of healthcare. Goal. The main goal of this article is to systematize and structure the key factors that determine the features of improving the quality of medical care and rehabilitation of the population in the context of the development of telemedicine in cities and remote places of residence. Methodology. As a general methodological basis for this article, methods of economic-statistical and content analysis of open data are used, which characterize the issues of improving the quality of medical care and rehabilitation of the population in cities and remote places of residence through the widespread introduction of telemedicine. The object of the research is a modern system for improving the quality of medical care and rehabilitation of the population in cities and remote places of residence. Results. In the course of the study, it was revealed that telemedicine is one of the most acutely controversial issues based on the use of digital technologies. The reasons for the conservatism of the healthcare sector towards the transition to digital are both objective (the complexity of developing a unified digital standard for storing patient data, the technical backwardness of many healthcare institutions, especially geographically remote ones, the weakness of the communication infrastructure), and subjective (the lack of readiness of the medical staff to switch to digital tools, conservatism of thinking medical management, fear of innovative solutions) reasons. It is substantiated that in the era of Industry 4.0 it is no coincidence that all digital medicine systems are built on the basis of 4P principles: personalization (an individual approach to each patient, taking into account the characteristics of his medical history or lifestyle), predictive (medicine will focus on predictive models of the development of diseases or their formation taking into account the DNA code), prevention (proactive response to emerging threats to the life and health of citizens) and participation (participation of patients in the formation and improvement of the content of medical applications). Conclusions. It should be noted that, first of all, the development of various directions in telemedicine is associated with remote monitoring of the condition of persons whose professions require regular medical examinations (drivers, pilots, captains of river vessels, etc.). In the case of dislocation of objects in remote settlements, such procedures have risks of subjective assessment and even a corruption component (admission to work, taking into account the identified inconsistencies in health), the use of online systems for monitoring the processes of passing pre-trip examination, medical examinations using video registration significantly reduces the risks subjectivity in the formation of medical results. That is why the development of telemedicine is objectively important for the Russian Federation, since it helps to solve the problem of shortages of medical personnel and logistics.
Keywords: medical care, telemedicine, digital solutions, e-health care, cloud services, IT infrastructure, precision medical services
References:
2020 global health care outlook. Laying a foundation for the futureDelloite Annul report. Retrieved December 17, 2020, from https://www2.deloitte.com/global/en/pages/life-sciences-and-healthcare/articles /global-health-care-sector-outlook.html
Abdrakhmanova G.I., Vishnevskiy K.O., Gokhberg L.M. i dr. (2020). Tendentsii razvitiya interneta v Rossii i zarubezhnyh stranakh [Trends in the development of the Internet in Russia and foreign countries] M.: NIU VShE. (in Russian).
Kim J., Alanazi H., Daim T. (2015). Prospects for Telemedicine Adoption: Prognostic Modeling as Exemplified by Rural Areas of USA Foresight and STI Governance. 9 (4). 32-41.
Sertakova O.V., Dudin M.N., Frolova E.E., Artemieva. J. A., Galkina, M.V. (2017). Development of methodological approaches to assessing the quality of healthcare services Quality - Access to Success. 18 (158). 71-78.
Sertakova O.V., Dudin M.N., Frolova E.E., Katsarskiy M. I., Voykova N.A (2017). Methodological approaches to examination of public health based on the «National Health Quality Indicator» model Methodological approaches to examination of public health based on the «National Health Quality Indicator» model. (159). 71-79.
