Финансовые риски и структурная неэффективность национальных систем здравоохранения: опыт международных сопоставлений
Дубовик М.В.1 ![]() , Савинова М.В.1
, Савинова М.В.1 ![]() , Дмитриев С.Г.2
, Дмитриев С.Г.2 ![]()
1 Российский экономический университет им. Г.В. Плеханова, Москва, Россия
2 Российский экономический университет имени Г.В. Плеханова - Брянский филиал, Брянск, Россия
Скачать PDF | Загрузок: 6
Статья в журнале
Управление финансовыми рисками (РИНЦ, ВАК)
опубликовать статью | оформить подписку
Том 22, Номер 2 (Апрель-июнь 2026)
Аннотация:
В статье рассматривается проблематика устойчивости национальных систем здравоохранения через призму теории управления финансовыми рисками. Целью исследования является идентификация и классификация макроэкономических и операционных рисков, возникающих вследствие структурной неэффективности моделей финансирования и ресурсного обеспечения медицины. На основе сравнительного анализа данных Всемирной организации здравоохранения (ВОЗ) и ООН по странам с крупнейшими экономиками (Китай, США, Россия, Германия, Индия, Япония) авторы выявляют ключевые зоны уязвимости.
В работе обосновано выделение риска аллокативной неэффективности (“allocative inefficiency risk”): доказано, что характерный для российской и китайской моделей дисбаланс кадровой структуры (избыточная нагрузка на врачебный персонал при дефиците среднего звена) приводит к нерациональному использованию фонда оплаты труда и снижению экономической отдачи от вложенных средств. На примере США проанализирован риск низкой инвестиционной эффективности, когда максимизация бюджетных и частных расходов не конвертируется в рост ожидаемой продолжительности жизни и сохранение человеческого капитала. Отдельное внимание уделено риску финансовой катастрофы домохозяйств, возникающему при неоптимальном распределении бремени расходов между государством и гражданами, что негативно влияет на совокупный потребительский спрос. Сделан вывод о необходимости перехода от сметного финансирования к риск-ориентированному управлению ресурсами здравоохранения для минимизации потерь национальной экономики
Ключевые слова: финансовые риски здравоохранения, аллокативная эффективность, бюджетная эффективность, управление рисками, государственные расходы, человеческий капитал, структурные диспропорции
JEL-классификация: G32, H51, I15
Введение
В современных условиях системы здравоохранения стран с крупнейшими экономиками трансформируются из сугубо социальных институтов в ключевой сектор экономики, аккумулирующий по данным Всемирного банка, от 5,3% (Индонезия, Турция) до 16,6% (США) ВВП [23]. Рост государственных и частных расходов на медицину в постпандемийный период обострил проблему финансовой устойчивости национальных бюджетов. Неэффективное расходование средств в данной сфере генерирует существенные макроэкономические риски: снижение качества человеческого капитала, падение производительности труда вследствие заболеваемости и увеличение фискальной нагрузки без сопоставимой отдачи в виде роста продолжительности здоровой жизни. В связи с этим переход от сметного анализа затрат к риск-ориентированному управлению ресурсами здравоохранения становится критически важной задачей для обеспечения экономической безопасности государства.
Вопросы оценки эффективности здравоохранения широко представлены в трудах по медицинской статистике и экономике общественного сектора. Однако в существующей литературе преобладает анализ медико-демографических показателей («качество лечения») или абсолютных объемов финансирования. При этом ощущается дефицит исследований, рассматривающих структурные диспропорции в организации медицинской помощи (кадровый состав, коечный фонд, модели софинансирования) как источники финансовых и инвестиционных рисков. Недостаточно изучен механизм, при котором «операционная» неэффективность (например, нерациональное соотношение врачебного и среднего персонала) трансформируется в «финансовые потери» для бюджетной системы и домохозяйств.
Объектом исследования выступают национальные системы здравоохранения стран с ведущими экономиками мира (Китай, США, Индия, Россия, Германия, Япония), рассматриваемые как финансово-емкие подсистемы национальной экономики.
Предметом исследования являются экономические отношения и риски, возникающие в процессе ресурсного обеспечения и финансирования медицинской помощи, а также влияние структурных моделей здравоохранения на эффективность капиталовложений в человеческий потенциал.
Целью исследования является идентификация, классификация и оценка макроэкономических рисков, возникающих вследствие структурной неэффективности моделей финансирования и ресурсного обеспечения национальных систем здравоохранения стран с крупнейшими экономиками мира.
Для достижения поставленной цели нами были решены следующие задачи:
- проведен сравнительный анализ инвестиционной эффективности государственных расходов на здравоохранение в странах «Большой шестерки» (Китай, США, Индия, Россия, Германия, Япония) и выявлены зоны риска низкой бюджетной отдачи при сопоставлении с медико-демографическими результатами;
- проведена оценка риска аллокативной неэффективности, обусловленный диспропорциями в структуре кадрового потенциала (соотношение врачебного и среднего медицинского персонала) и инфраструктуры (коечный фонд), и определено его влияние на стоимость медицинской услуги;
- идентифицированы риски финансовой устойчивости домохозяйств, возникающие при различных моделях софинансирования медицинской помощи, и проанализировано влияние высокой доли личных расходов граждан (“out-of-pocket payments”) на макроэкономическую стабильность;
- сформулированы предложения по снижению выявленных рисков для российской модели здравоохранения на основе перехода от экстенсивного наращивания ресурсов к риск-ориентированному управлению структурными пропорциями отрасли.
Исследование базируется на предположении, что ключевым источником финансовых рисков в здравоохранении является не дефицит финансирования как таковой, а «аллокативная неэффективность» (“allocative inefficiency”) − неоптимальное распределение ресурсов между стационарным и амбулаторным звеньями, а также между врачебным и средним медицинским персоналом. Авторы полагают, что сохранение структурных диспропорций (характерных, в частности, для российской модели) генерирует риск низкой отдачи на вложенный капитал, когда увеличение бюджетных ассигнований не конвертируется в пропорциональный рост показателей общественного здоровья, создавая угрозу долгосрочной финансовой устойчивости системы.
Научная новизна исследования заключается в следующем:
1. предложен риск-ориентированный подход к сравнительному анализу систем здравоохранения, позволяющий классифицировать страны не по медицинским результатам, а по профилю финансовых рисков (риск низкой инвестиционной эффективности в США, риск аллокативной неэффективности в РФ и Китае);
2. выявлен и обоснован риск неэффективного использования фонда оплаты труда в отечественной модели, обусловленный функциональным дисбалансом кадровой структуры (соотношение врачей и медсестер 1:1,4 против 1:3 в странах с высокой бюджетной эффективностью), что рассматривается как резерв для финансовой оптимизации;
3. введен в научный оборот анализ «финансовой токсичности» для домохозяйств в макроэкономическом масштабе: показано, как структура личных расходов граждан на медицину влияет на риски снижения совокупного потребительского спроса.
Литературный обзор
Глобальные потрясения последних лет актуализировали научную дискуссию о факторах устойчивости национальных систем здравоохранения. Пандемия COVID-19 не только подтвердила существующую разницу в развитии медицинских институтов, но и дополнила ее различиями в оценке последствий кризиса и вызванных им ограничительных мер. В теоретическом плане можно констатировать наличие концептуальных разногласий: так, С. Коррейя и соавторы утверждают, что «нефармацевтические вмешательства» (“NPhI”) минимизировали последствия эпидемии «испанского гриппа» в 1918 г. и способствовали восстановлению экономики [9], в то время как А. Лилли и др. высказывают противоположную точку зрения об отсутствии положительного влияния “NPhI” на экономическое восстановление городов США [13].
Однако по мере накопления эмпирических данных фокус исследований сместился с эпидемиологических мер на вопросы финансовой архитектуры здравоохранения. Современные авторы рассматривают систему здравоохранения как макроэкономический актив, подверженный фискальным рискам.
Фундаментальный анализ влияния государственного долга на устойчивость медицины представлен в работе М. Кочча и И. Бенати. Авторы доказывают, что высокий уровень госдолга снижает готовность системы к чрезвычайным ситуациям, так как бюджетные ограничения лишают здравоохранение необходимого резерва прочности [8]. Этот тезис подтверждается ретроспективным анализом Ф. Пранте с соавторами, которые на примере Италии демонстрируют, как десятилетия жесткой фискальной политики и сокращения расходов привели к неспособности системы эффективно противостоять шоковым нагрузкам [18].
Значительный пласт современных исследований посвящен проблеме фискальной устойчивости и драйверам роста расходов. Дж. Ге с соавторами на примере Китая выявляют сильную корреляцию между экономическим ростом и увеличением расходов на здравоохранение, предупреждая о рисках неконтролируемого роста бюджетной нагрузки без соответствующих механизмов сдерживания затрат [12]. В свою очередь, А. Варзару и др. [7, 21] подчеркивает, что ключевым фактором макроэкономической стабильности является не просто объем, а эффективность расходов. Названный автор обосновывает необходимость системного подхода к управлению затратами для минимизации риска «катастрофических расходов» и обеспечения общественной безопасности.
Вопросы аллокативной эффективности и оптимального распределения ресурсов рассматриваются через призму теории «затраты – выгоды». Ф. Ванг и коллеги обнаруживают U-образную зависимость между расходами на профилактику и экономическим благосостоянием, указывая на существование «точки оптимума», отклонение от которой генерирует финансовые потери [22]. Важный аспект временнóго горизонта планирования затрагивают М. Вайньери и др.: исследователи предупреждают, что краткосрочная экономия часто приводит к долгосрочной финансовой нестабильности, создавая отложенные риски для системы [20].
Отдельное направление исследований затрагивает риски для домохозяйств и влияние фискальных условий на частные расходы. Н. Сильва с соавторами, анализируя страны ОЭСР, приходят к выводу, что ухудшение бюджетного баланса государства и рост долга неизбежно перекладывают финансовое бремя на частный сектор, повышая риски финансовой токсичности для граждан [4]. Схожие выводы делает М. Бенли, указывая на асимметричное влияние доходов на расходы здравоохранения и необходимость создания соответствующих стабилизационных фондов [6].
Отечественный научный дискурс последних лет также сфокусирован на проблематике финансовой устойчивости и эффективности бюджетного процесса. Г.Э. Улумбекова и соавторы, анализируя структуру расходов консолидированного бюджета и ФОМС на 2023–2025 гг., указывают на риски ресурсной недостаточности для достижения национальных целей в сфере охраны здоровья [2]. Институциональные аспекты рассматривает Е.Г. Потапчик, исследуя «запас прочности» системы обязательного медицинского страхования и ее реакцию на внешние экономические шоки [3]. Важный ракурс предлагают Е.И. Добролюбова и Е.Н. Старостина, оценивающие эффективность региональных расходов не только по формальным показателям, но и с позиции граждан-бенефициаров, что позволяет идентифицировать риски разрыва между объемом финансирования и реальным социальным эффектом [1].
Вместе с тем, несмотря на значительное количество работ, посвященных бюджетному планированию, влияние структурных диспропорций (в частности, соотношения врачебного и среднего персонала) на формирование долгосрочных финансовых рисков национальной системы здравоохранения остается недостаточно изученным, что и определяет исследовательскую нишу данной работы.
Методология исследования
Методологическую основу работы составил риск-ориентированный подход к анализу эффективности общественных систем в целом и системы здравоохранения в частности. Исследование базируется на принципах системного анализа, позволяющего рассматривать национальное здравоохранение как финансово-емкий актив, требующий оптимизации структуры затрат и минимизации операционных рисков.
В качестве эмпирического материала использованы верифицированные данные международных институтов развития: статистическая база Всемирной организации здравоохранения (“Global Health Observatory”), отчеты Департамента по экономическим и социальным вопросам ООН (“World Population Prospects: The 2024 Revision”), а также данные Всемирного банка и ОЭСР. Выбор источников обусловлен необходимостью обеспечения сопоставимости финансовых и натуральных показателей в межстрановом разрезе. Временной горизонт исследования охватывает период с 2010 по 2023 год, что позволяет оценить динамику рисков в условиях макроэкономической турбулентности.
Для верификации выдвинутой гипотезы был применен комплекс аналитических инструментов:
1. структурно-динамический анализ финансирования. Оценка структуры расходов на здравоохранение (доли государственного бюджета, средств ОМС, корпоративного сектора и личных средств граждан) проводилась для идентификации фискальных рисков и рисков финансовой неустойчивости домохозяйств. Использовались показатели «доля государственных расходов в общих расходах на здравоохранение» «доля личных расходов граждан»;
2. коэффициентный анализ ресурсного обеспечения. Для оценки риска аллокативной неэффективности использовался метод расчета соотношений между различными категориями трудовых ресурсов. Ключевым индикатором выступил коэффициент соотношения врачебного и среднего медицинского персонала, характеризующий рациональность использования фонда оплаты труда и степень разделения функционала;
3. сравнительный бенчмаркинг. Проведено сопоставление стран «Большой шестерки» по ВВП (ППС) (Китай, США, Индия, Россия, Германия, Япония) со странами-эталонами эффективности (Южная Корея, Австралия). Это позволило выявить отклонения национальных моделей от «эффективной границы» и квалифицировать эти отклонения как потенциальные зоны риска (риск избыточной инфраструктуры или риск кадрового дефицита);
4. оценка «затраты – результат». Сопоставление динамики финансовых вливаний (% ВВП на здравоохранение) с динамикой показателей общественного здоровья (ожидаемая продолжительность жизни, смертность от неинфекционных заболеваний) использовалось для определения инвестиционной эффективности (ROI) национальных систем.
Применение данного методического аппарата позволило трансформировать массив статистических данных в систему индикаторов финансовой и операционной эффективности, пригодную для принятия управленческих решений.
Результаты исследования
Переходя к изложению эмпирических результатов исследования, мы считаем целесообразным начать с оценки макроэкономической эффективности национальных систем здравоохранения как объектов капиталовложений. Для верификации гипотезы о наличии инвестиционных рисков нами был проведен сопоставительный анализ соотношения «входных» финансовых параметров (объема и структуры расходов) и «выходных» показателей социального эффекта по выборке рассматриваемых стран. Такой подход позволяет определить эластичность результатов отрасли по отношению к вложенному капиталу и идентифицировать границы эффективности бюджетных инвестиций.
Анализ данных за 2010–2023 гг., представленных в таблице 1, показывает, что закон убывающей предельной отдачи действует и в здравоохранении. Простое наращивание бюджетных ассигнований (как в США, где госрасходы >53% при колоссальных частных тратах) перестает давать прирост ожидаемой продолжительности жизни (ОПЖ).
Отсюда напрашивается финансовый вывод о том, что для инвестора (государства в первую очередь) это зона высокого риска − «сжигание» капитала без создания стоимости (т.е. общественного здоровья).
Таблица 1 и рисунок 1 наглядно представляют главный «инвестиционный риск» в отношении сферы здравоохранения, когда государство тратит много (высокая доля), а результат (продолжительность жизни) низкий.
Таблица 1 – Матрица инвестиционной эффективности: расходы государства vs продолжительность жизни
|
Страна
|
Ожидаемая
продолжительность жизни, лет (Результат)
|
Доля гос. расходов
в общих расходах на здравоохранение, % (Вложения)
|
|
Япония
|
84.7
|
84.8
|
|
Австралия
|
83.9
|
73.7
|
|
Германия
|
81.4
|
79.1
|
|
США
|
79.3
|
54.0
|
|
Китай
|
77.9
|
57.1
|
|
Россия
|
73.2
|
70.0
|
|
Индия
|
72.0
|
39.0
|
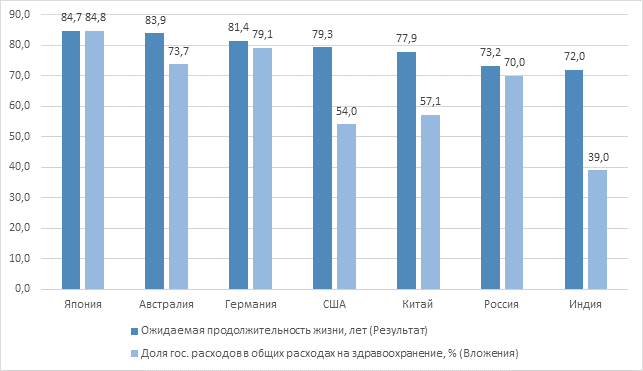
Рисунок 1 – Оценка инвестиционной эффективности национальных систем здравоохранения: сопоставление доли государственных расходов и ожидаемой продолжительности жизни. Источник: подготовлено авторами составлено авторами на основе данных [10, 11, 19].
Данные таблицы 1 позволяют сделать вывод, что Россия демонстрирует парадоксальную ситуацию: доля государства в структуре расходов (70%) соответствует уровню развитых социальных государств (Германия, Австрия), однако показатель ожидаемой продолжительности жизни (ОПЖ) (73,2 года) существенно отстает от эталона (80+ лет).
С точки зрения финансового менеджмента это свидетельствует о низкой внутренней эффективности системы. Бюджетный рубль, вложенный в российское здравоохранение, генерирует меньше «единиц здоровья», чем иена в Японии или евро в Германии. Это классический риск операционной неэффективности.
В свою очередь, таблица 2 и рисунок 2 демонстрируют «операционный риск»: в России ставка сделана на существенно более затратный врачебный, а не на более дешевый средний персонал, что парадоксальным образом оказывается финансово неэффективным.
Таблица 2 – Риск аллокативной неэффективности: кадровый дисбаланс
|
Страна
|
Количество врачей
(на 10 тыс. нас.)
|
Коэффициент
соотношения (на 1 врача приходится медсестер)
|
|
Япония
|
26.5
|
4.8
|
|
США
|
36.8
|
3.6
|
|
Австралия
|
40.9
|
3.1
|
|
Германия
|
45.3
|
2.6
|
|
Россия
|
51.1
|
1.4
|
|
Китай
|
31.1
|
1.2
|
Сравнительный анализ данных, представленных в таблице 1, показывает фундаментальное различие моделей. В РФ на 1 врача приходится 1,4 медсестры, в то время как в странах с высокой эффективностью (Япония, США, Австралия) – от 3 до 4,8.
В терминах финансового менеджмента это означает “misallocation of human capital” (неверное распределение человеческого капитала). Высокооплачиваемые специалисты (врачи) вынуждены выполнять рутинные функции, которые могли бы делать сотрудники с меньшей стоимостью часа работы (медсестры).
Тем самым, российская система переплачивает за процесс оказания услуги, не получая при этом роста качества. Это является прямым резервом для бюджетной оптимизации.
Анализ коечного фонда [5] выявляет два подхода: «интенсивный» (оборот койки, технологии – США, Австралия) и «экстенсивный» (много коек, длительное пребывание – РФ, Япония, Корея).
Хотя Япония и Корея показывают высокую эффективность с большим числом коек, для России в условиях бюджетного дефицита содержание избыточной инфраструктуры (отопление, ремонт площадей, штаты) становится фискальным риском.
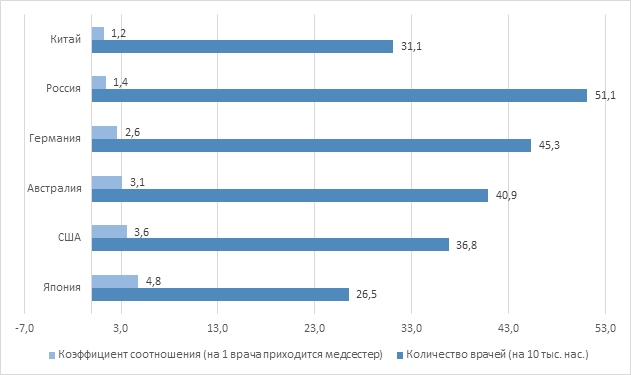
Рисунок 2 – Индикаторы аллокативной неэффективности: обеспеченность врачами и структурный дисбаланс медицинского персонала (коэффициент замещения). Источник: подготовлено авторами на основе данных [14, 15, 16].
Графическая интерпретация данных (рис. 1−2) позволяет визуализировать профиль финансовых рисков. На рисунке 1 отчетливо прослеживается зона низкой инвестиционной отдачи, в которую попадает российская модель: при уровне государственного участия, сопоставимом с европейским (около 70%), показатели результативности значительно отстают, что свидетельствует о наличии внутренних структурных барьеров эффективности.
Наконец, таблица 3 показывает категорию «социально-экономический риск», т.е. насколько сильно здравоохранение «бьет» по карману граждан.
Таблица 3 – Профиль рисков для домохозяйств (финансовая нагрузка)
|
Страна
|
Доля личных
расходов граждан (Out-of-pocket) в общих расходах на медицину, %
|
Уровень финансового
риска для домохозяйств
|
|
Индия
|
43.9
|
Критический
|
|
Китай
|
32.2
|
Высокий
|
|
Южная Корея
|
31.8
|
Высокий
|
|
Россия
|
28.4
|
Повышенный
|
|
Австрия
|
16.5
|
Умеренный
|
|
США
|
10.9
|
Низкий (прямые
расходы)*
|
|
Германия
|
11.1
|
Низкий
|
Источник: составлено авторами на основе данных “Out-of-pocket expenditure as percentage of current health expenditure (CHE) (%)” [17].
Сравнение доли личных расходов граждан (таблица 3) приводит нас к следующим выводам:
- высокая доля прямых платежей населения в странах БРИКС создает риск «финансовой токсичности». В случае тяжелой болезни домохозяйство изымает средства из потребления других товаров/услуг или уходит в закредитованность;
- это приводит к неизбежным макроэкономическим последствиям – когда 30% расходов на медицину ложится на плечи граждан, что в конечном счете снижает совокупный потребительский спрос в экономике.
Таким образом, для государства выгоднее взять на себя риски страхования (через ОМС или бюджет), чтобы сохранить платежеспособность населения, чем бороться с последствиями бедности, вызванной медицинскими расходами.
Мы полагаем, что необходима смена парадигмы управления: необходимо перейти от модели «освоения сметы» к модели управления инвестиционным портфелем здравоохранения. Каждый вложенный миллиард должен оцениваться по метрикам “QALY” (годы жизни с поправкой на качество) или предотвращенного экономического ущерба.
Если сформулировать меры по снижению рисков для отечественной системы здравоохранения, то они, на наш взгляд, могут заключаться в следующем – для России ключевой стратегией снижения финансовых рисков является не просто «вливание денег», а структурный маневр:
1) изменение штатных расписаний (увеличение доли среднего персонала);
2) перераспределение средств со стационара (дорогой койко-день) на амбулаторное звено и профилактику (дешевле и эффективнее);
3) снижение доли личных платежей граждан для поддержания социальной стабильности.
Однако рассматривая возможности снижения рисков финансовой токсичности для домохозяйств, необходимо отметить потенциал развития механизмов добровольного медицинского страхования (ДМС) и софинансирования медицинских расходов. Теоретически, замещение стохастических (непредсказуемых) прямых платежей «из кармана» на плановые страховые взносы является классическим инструментом риск-менеджмента, позволяющим диверсифицировать источники финансирования системы. Однако практическая имплементация данной стратегии в российских условиях наталкивается на фундаментальный макроэкономический барьер – аллокативное бюджетное ограничение домохозяйств, обусловленное жесткой межрегиональной дифференциацией доходов.
Существенное пространственное неравенство в уровне располагаемых доходов населения, равно как и региональные диспропорции в кадровом обеспечении российской системы здравоохранения создают риск того, что развитие страховых моделей будет эффективно лишь в экономически благополучных агломерациях, в то время как в депрессивных регионах платежеспособный спрос на страховые продукты будет отсутствовать. В терминологии управления рисками это формирует угрозу территориальной фрагментации единого пространства доступности медицинской помощи: финансовая устойчивость системы здравоохранения в конкретном субъекте РФ оказывается в прямой зависимости от волатильности региональных доходов, что противоречит принципам универсального охвата и требует специальных компенсаторных механизмов на федеральном уровне.
Заключение
Проведенное нами исследование позволило переосмыслить эффективность национальных систем здравоохранения через призму теории управления рисками. Результаты анализа подтверждают, что ключевым фактором уязвимости для экономики является не столько абсолютный дефицит финансирования, сколько структурная («аллокативная») неэффективность использования имеющихся ресурсов.
Во-первых, идентифицирован операционный риск кадрового дисбаланса. Доказано, что характерная для российской модели пропорция врачебного и среднего медицинского персонала (1:1,4) существенно отклоняется от параметров финансово эффективных систем (Япония, Австралия – 1:3 и выше). Такое состояние квалифицируется авторами как нерациональное использование человеческого капитала, приводящее к завышенной стоимости единицы медицинской услуги и снижению производительности труда в отрасли.
Во-вторых, верифицирован риск низкой инвестиционной отдачи государственных расходов. Сопоставление финансовых вливаний и медико-демографических результатов показывает, что экстенсивное наращивание бюджета (как это было сделано в США) без оптимизации процессов не гарантирует роста продолжительности жизни, создавая угрозу «замораживания» капитала в неэффективных активах. Для России, находящейся в зоне высоких государственных расходов (70%) при умеренных результатах, этот риск является критическим.
В-третьих, выявлен макроэкономический риск финансовой токсичности для домохозяйств. Высокая доля прямых личных расходов граждан (28% в РФ) перекладывает риски системы на конечного потребителя, что в долгосрочной перспективе угрожает снижением совокупного спроса и ростом социальной напряженности.
Практическая значимость работы заключается в обосновании необходимости перехода от сметно-бюджетного планирования к риск-ориентированному управлению здравоохранением. Стратегия снижения выявленных рисков должна включать:
1) структурный маневр в кадровой политике: перераспределение функционала и фонда оплаты труда в пользу среднего медицинского персонала;
2) оптимизацию управления активами: отказ от финансирования избыточных мощностей (простоя коек) в пользу оплаты законченного случая лечения и профилактики;
3) диверсификацию финансовых рисков: снижение нагрузки на бюджеты домохозяйств через развитие страховых механизмов (добровольных, прежде всего), что повысит общую экономическую устойчивость системы.
Таким образом, мы уверены, что повышение эффективности здравоохранения следует рассматривать не как сугубо медицинскую, а как приоритетную финансово-экономическую задачу, напрямую влияющую на качество человеческого капитала и рост ВВП страны.
Источники:
2. Улумбекова Г. Э. Анализ расходов бюджетов бюджетной системы РФ (Фонд обязательного медицинского страхования, федеральный и региональные бюджеты) по разделу «Здравоохранение» на 2023 г. и на плановый период 2024 и 2025 гг. // ОРГЗДРАВ: Новости. Мнения. Обучение. Вестник ВШОУЗ. – 2022. – № 3. – c. 4-9.
3. Потапчик Е. Г. Финансовая устойчивость систем обязательного медицинского страхования: вызовы и ответная реакция // Профилактическая медицина. – 2023. – № 3. – c. 14-22.
4. Silva N., Tavares A. I., Koengkan M., Fuinhas J. Analyzing the impact of fiscal conditions on private health expenditures in OECD countries: a quantile ARDL investigation // International Journal of Health Economics and Management. – 2024. – p. 439-463.
5. Beds, hospital beds (per 10 000 population). [Электронный ресурс]. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/hospital-beds-(per-10-000-population) (дата обращения: 21.01.2026).
6. Benli, M. Asymmetric Effect of Income on the Healthcare Expenditure in Türkiye / M. Benli // Mehmet Akif Ersoy Üniversitesi İktisadi ve İdari Bilimler Fakültesi Dergisi. – 2024.
7. Bocean C., Vărzaru A. Health status in the era of digital transformation and sustainable economic development // BMC Health Services Research. – 2025.
8. Coccia M., Benati I. Negative effects of high public debt on health systems facing pandemic crisis: Lessons from COVID-19 in Europe to prepare for future emergencies // AIMS Public Health. – 2024. – p. 477-498.
9. Correia S., Luck S., Verner E. Pandemics Depress the Economy, Public Health Interventions Do Not: Evidence from the 1918 Flu // The Journal of Economic History. – 2022. – № 4. – p. 917-957.
10. Domestic general government health expenditure (GGHE-D) as percentage of current health expenditure (CHE) (%). [Электронный ресурс]. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/domestic-general-government-health-expenditure-(gche-d)-as-percentage-of-current-health-expenditure (дата обращения: 21.01.2026).
11. Domestic general government health expenditure (GGHE-D) as percentage of general government expenditure (GGE) (%). [Электронный ресурс]. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/domestic-general-government-health-expenditure-(gghe-d)-as-percentage-of-general-government-expenditure-(gge) (дата обращения: 21.01.2026).
12. Ge Z., Cai J., Hu J. What drives China’s healthcare expenditure? A theoretical and empirical study of determinants and trends // Frontiers in Public Health. – 2024.
13. Lilley A., Lilley M., Rinaldi G. Public Health Interventions and Economic Growth: Revisiting The Spanish Flu Evidence. Public Health Interventions and Economic Growth. - Rochester, NY, 2020.
14. Medical doctors (number). [Электронный ресурс]. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/medical-doctors-(number) (дата обращения: 21.01.2026).
15. Medical doctors (per 10 000 population). [Электронный ресурс]. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/medical-doctors-(per-10-000-population) (дата обращения: 21.01.2026).
16. Nursing personnel (number). [Электронный ресурс]. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/nursing-personnel-(number) (дата обращения: 21.01.2026).
17. Out-of-pocket expenditure as percentage of current health expenditure (CHE) (%). [Электронный ресурс]. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/out-of-pocket-expenditure-as-percentage-of-current-health-expenditure-(che)-(-) (дата обращения: 21.01.2026).
18. Prante F., Bramucci A., Truger A. Decades of Tight Fiscal Policy Have Left the Health Care System in Italy Ill-Prepared to Fight the COVID-19 Outbreak // Inter economics. – 2020. – p. 147-152.
19. UNdata | record view |Life expectancy at birth for both sexes combined (years). [Электронный ресурс]. URL: https://data.un.org/Data.aspx?d=PopDiv&f=variableID%3A68 (дата обращения: 21.01.2026).
20. Vainieri M., Vandelli A., Trinchese D. Tricky choices between short or long-term financial sustainability: cost allocation for medical malpractice claims in Italy // Cogent Business & Management. – 2024.
21. Vărzaru A. Assessing the Relationships of Expenditure and Health Outcomes in Healthcare Systems: A System Design Approach // Healthcare. – 2025.
22. Wang F., Wang J.-D., Huang Y.-X. Health expenditures spent for prevention, economic performance, and social welfare // Health Economics Review. – 2016.
23. World Bank Open Data. [Электронный ресурс]. URL: https://data.worldbank.org (дата обращения: 27.01.2026).
Страница обновлена: 19.05.2026 в 12:37:22
Download PDF | Downloads: 6
Financial risks and structural inefficiency of national health systems: experience of international comparisons
Dubovik M.V., Savinova M.V., Dmitriev S.G.Journal paper
Financial risk management
Volume 22, Number 2 (April-June 2026)
Abstract:
The article examines the sustainability of national healthcare systems through the lens of financial risk management theory. The study aims to identify and classify macroeconomic and operational risks arising from structural inefficiencies in healthcare financing and resource provision models. Based on a comparative analysis of data from the World Health Organization and the UN covering major world economies (China, USA, Russia, Germany, India, and Japan), the authors identify key vulnerability zones.
The article substantiates the identification of allocative inefficiency risk. It is proven that the workforce imbalance characteristic of the Russian and Chinese models (excessive burden on physicians combined with a nursing shortage) leads to irrational use of payroll funds and reduced economic return on investment. On the example of the USA, the authors analyze the risk of low investment efficiency (low ROI), where maximizing public and private spending does not translate into increased life expectancy or human capital preservation. Special attention is paid to the risk of household financial catastrophe arising from suboptimal cost-sharing between the state and citizens, which negatively impacts aggregate consumer demand. The study concludes that a transition from budget-based funding to risk-based resource management in healthcare is necessary to minimize national economic losses.
Keywords: healthcare financial risks, allocative efficiency, budgetary efficiency, risk management, public expenditures, human capital, structural imbalances
JEL-classification: G32, H51, I15
References:
Beds, hospital beds (per 10 000 population). Retrieved January 21, 2026, from https://www.who.int/data/gho/data/indicators/indicator-details/GHO/hospital-beds-(per-10-000-population)
Benli, M. Asymmetric Effect of Income on the Healthcare Expenditure in Türkiye / M. Benli // Mehmet Akif Ersoy Üniversitesi İktisadi ve İdari Bilimler Fakültesi Dergisi. – 2024.
Bocean C., Vărzaru A. (2025). Health status in the era of digital transformation and sustainable economic development BMC Health Services Research. 25
Coccia M., Benati I. (2024). Negative effects of high public debt on health systems facing pandemic crisis: Lessons from COVID-19 in Europe to prepare for future emergencies AIMS Public Health. 11 477-498.
Correia S., Luck S., Verner E. (2022). Pandemics Depress the Economy, Public Health Interventions Do Not: Evidence from the 1918 Flu The Journal of Economic History. 82 (4). 917-957.
Dobrolyubova E. I., Starostina A. N. (2022). EFFICIENCY OF REGIONAL PUBLIC EXPENDITURES ON EDUCATION AND HEALTHCARE: EVALUATION FROM CITIZENS' PERSPECTIVE. The Journal of Finance. 14 (4). 64-78.
Domestic general government health expenditure (GGHE-D) as percentage of current health expenditure (CHE) (%). Retrieved January 21, 2026, from https://www.who.int/data/gho/data/indicators/indicator-details/GHO/domestic-general-government-health-expenditure-(gche-d)-as-percentage-of-current-health-expenditure
Domestic general government health expenditure (GGHE-D) as percentage of general government expenditure (GGE) (%). Retrieved January 21, 2026, from https://www.who.int/data/gho/data/indicators/indicator-details/GHO/domestic-general-government-health-expenditure-(gghe-d)-as-percentage-of-general-government-expenditure-(gge)
Ge Z., Cai J., Hu J. (2024). What drives China’s healthcare expenditure? A theoretical and empirical study of determinants and trends Frontiers in Public Health. 12
Lilley A., Lilley M., Rinaldi G. (2020). Public Health Interventions and Economic Growth: Revisiting The Spanish Flu Evidence. Public Health Interventions and Economic Growth
Medical doctors (number). Retrieved January 21, 2026, from https://www.who.int/data/gho/data/indicators/indicator-details/GHO/medical-doctors-(number)
Medical doctors (per 10 000 population). Retrieved January 21, 2026, from https://www.who.int/data/gho/data/indicators/indicator-details/GHO/medical-doctors-(per-10-000-population)
Nursing personnel (number). Retrieved January 21, 2026, from https://www.who.int/data/gho/data/indicators/indicator-details/GHO/nursing-personnel-(number)
Out-of-pocket expenditure as percentage of current health expenditure (CHE) (%). Retrieved January 21, 2026, from https://www.who.int/data/gho/data/indicators/indicator-details/GHO/out-of-pocket-expenditure-as-percentage-of-current-health-expenditure-(che)-(-)
Potapchik E. G. (2023). FINANCIAL SUSTAINABILITY OF COMPULSORY HEALTH INSURANCE SYSTEMS: CHALLENGES AND RESPONSES. Preventative medicine. 26 (3). 14-22.
Prante F., Bramucci A., Truger A. (2020). Decades of Tight Fiscal Policy Have Left the Health Care System in Italy Ill-Prepared to Fight the COVID-19 Outbreak Inter economics. 55 147-152.
Silva N., Tavares A. I., Koengkan M., Fuinhas J. (2024). Analyzing the impact of fiscal conditions on private health expenditures in OECD countries: a quantile ARDL investigation International Journal of Health Economics and Management. 24 439-463.
UNdata | record view |Life expectancy at birth for both sexes combined (years). Retrieved January 21, 2026, from https://data.un.org/Data.aspx?d=PopDiv&f=variableID%3A68
Ulumbekova G. E. (2022). Analysis of expenditures of the budgets of the budgetary system of the Russian Federation (the Compulsory Medical Insurance Fund, federal and regional budgets) under the section "Healthcare" for 2023 and for the planning period of 2024 and 2025. ORGZDRAV: Novosti. Mneniya. Obuchenie. Vestnik VShOUZ. (3). 4-9.
Vainieri M., Vandelli A., Trinchese D. (2024). Tricky choices between short or long-term financial sustainability: cost allocation for medical malpractice claims in Italy Cogent Business & Management. 11
Vărzaru A. (2025). Assessing the Relationships of Expenditure and Health Outcomes in Healthcare Systems: A System Design Approach Healthcare. 13
Wang F., Wang J.-D., Huang Y.-X. (2016). Health expenditures spent for prevention, economic performance, and social welfare Health Economics Review. 6
World Bank Open Data. Retrieved January 27, 2026, from https://data.worldbank.org
