Актуальные проблемы государственного регулирования сферы медицинских услуг
Руденко М.Н.1![]() , Рожков Д.В.2
, Рожков Д.В.2
1 Пермский государственный национальный исследовательский университет, Россия, Пермь
2 Государственное бюджетное учреждение здравоохранения Пермского края «Краевая детская клиническая больница», Россия, Пермь
Скачать PDF | Загрузок: 45 | Цитирований: 2
Статья в журнале
Экономическая безопасность (РИНЦ, ВАК)
опубликовать статью | оформить подписку
Том 5, Номер 4 (Октябрь-декабрь 2022)
Эта статья проиндексирована РИНЦ, см. https://elibrary.ru/item.asp?id=49860724
Цитирований: 2
Аннотация:
В работе на базе современной экономической литературы и показателей официальной статистики рассмотрены актуальные проблемы государственного регулирования сферы медицинских услуг в России. Исследуются основные итоги реформирования национального здравоохранения, и способность обновленной отрасли преодолевать последствия Covid-19. Акцентируется внимание на неготовности отрасли полноценно препятствовать распространению пандемии. Установлено территориальное неравенство страны по многим критериям и индикаторам развития сферы медицинских услуг. Сформулирован вывод о необходимости концептуального переосмысления развития здравоохранения с учетом запасов прочности, обеспечивающих отлаженную и бесперебойную деятельность отрасли в непредвиденных ситуациях.
Ключевые слова: сфера медицинских услуг, здравоохранение, государственное регулирование, федеральный округ
JEL-классификация: I11, I15, I18
Введение. Трансформация системы общественного устройства постсоветской России затронула абсолютно все сферы жизнедеятельности населения страны. Кардинальные изменения произошли, прежде всего, в институтах государственного регулирования социально-экономического развития. В полной мере данное утверждение относится к сфере медицинских услуг, в которой «структурно-организационная рационализация» [2, с. 48] (Basova, 2021, р. 48), реализуемая под лозунгом оптимизации расходов, достаточно неоднозначно отразилась на многих показателях доступности медицинской помощи населению, стимулировала рост платной медицины, усугубила территориальные диспропорции размещения лечебных учреждений и кадровую неукомплектованность. В отдельных южных территориях страны процветают теневые схемы оплаты населением медицинских услуг [12, с. 21] (Luparev, Eryomenko, 2021, р. 21). Сложившаяся система ценообразования способствовала «вымыванию» дешевых лекарственных средств, а новые потребительские стандарты оказания медицинских услуг институционально препятствуют полноценному удовлетворению общественных и личных интересов, особенно малоимущих слоев населения [10] (Lev, 2021). Так, одним из основных критериев эффективности и качества медицинских услуг стал показатель сокращения количества дней пребывания пациента в больничной организации [1, с. 157] (Arkhipova, Rogovchenko, 2021, р. 157). То есть показатели качества медицинских услуг в Российской Федерации вопреки позиции Всемирной организации здравоохранения потеряли ориентацию на человека-пациента в пользу финансовой результативности медицинских организаций [20, с. 621] (Shestakova, Mamykina, 2021, р. 621).
Авторы и реализаторы медицинских реформ в большей степени демонстрируют стремление к экономии средств, выделяемых на развитие отрасли, чем к полноценному сбережению народа страны на основе полноценного удовлетворения потребностей в объемах медицинской помощи, тем самым нарушая консенсус между государством и гражданским обществом в вопросах охраны здоровья населения.
Названные процессы вызывают серьезную озабоченность научной общественности с позиции обеспечения социальной справедливости для граждан Российской Федерации, гарантированной конституциональными нормами отечественного законодательства [14, с. 26] (Omelichkin, 2021, р. 26). Серьезным экзаменом на устойчивость оптимизированной системы российского здравоохранения стал фактор пандемии коронавирусной инфекции, последствия которой еще далеко не в полной степени оценены. Широкие слои населения в условиях Covid-19 оказались лишены планового лечения, резко снизилось количество амбулаторных обращений, многие из заразившихся сталкивались с несвоевременным оказанием медицинской помощи [21, с. 100] (Shugaeva, 2021, р. 100 ). Несомненно, что «пандемийные условия являются объективными предпосылками для совершенствования государственного регулирования сферы медицинских услуг, развития передовых методов диагностики и лечения, создания новых лекарственных препаратов и средств» [9] (Lev, Leshchenko, 2020).
Современные реалии диктуют необходимость концептуального переосмысления развития здравоохранения с учетом запасов прочности, обеспечивающих отлаженную и бесперебойную деятельность отрасли в форс-мажорных ситуациях. Выработка нового экономического мышления должна основываться на соответствующих теоретико-методологических подходах, передовой практике управления и анализе сложившейся ситуации.
Авторы настоящей работы определили для себя цель обобщить современные научные подходы, описанные в экономической литературе, посвященной оказанию медицинских услуг населению в условиях Covid-19, и осуществить аналитическую интерпретацию показателей, характеризующих развитие сферы здравоохранения Российской Федерации в разрезе федеральных округов страны.
Материалы и методы. В процессе работы над настоящей статьей использовались официальные данные Росстата, а также опубликованные результаты научных исследований современных российских экономистов в сфере государственного регулирования отрасли здравоохранения Российской Федерации.
В качестве теоретико-методологического базиса исследования применялась экономическая и управленческая методология, структурный и монографический подходы к изучению результатов предшествующих работ в рамках настоящей тематики, использовались методы сравнительного и статистического анализа показателей развития сферы медицинских услуг федеральных округов России.
Анализ литературы. В настоящее время в научной литературе наблюдается дискуссия о преимуществах и недостатках различных моделей финансового обеспечения сферы медицинских услуг. К таким альтернативным моделям по источникам формирования относят: государственную, функционирующую за счет бюджетного финансирования; частную, обеспечиваемую средствами добровольного медицинского страхования; социальную, за счет взносов по обязательному медицинскому страхованию.
Вопросам исследования особенностей функционирования территориальных органов здравоохранения и оценке их эффективности посвящены работы многих современных российских авторов. А.Н. Гайфуллин констатирует, что одной из отраслевых проблем российского здравоохранения является недостаточность его бюджетного финансирования. При этом специфика здравоохранения определяется комплексом социальных факторов, препятствующих применению стандартных управленческих технологий и критериев экономической эффективности. В свою очередь, задача обеспечения государственных гарантий по охране здоровья населения предопределяет политику выравнивания субъектов страны посредством перенаправления бюджетных средств от территорий доноров в пользу дотационных регионов [3, с. 16–18] (Gayfullin, 2021, р. 16–18).
О неразвитости современных инструментов государственно-частного партнерства в сфере медицинских услуг и направлениях их совершенствования пишут З.Г. Зайнашева и З.Э. Сабирова [6, с. 34] (Zaynasheva, Sabirova, 2021, р. 34), о перспективах концессионных соглашений в рамках ГЧП по реализации инвестиционных, инновационных и инфраструктурных проектов в отрасли здравоохранения высказываются К.Ю. Ратников, К.В. Дядченко и Салогубова Е.В. [16, с. 16] (Ratnikov, Dyadchenko, Salogubova, 2021, р. 16).
«Доступность медицинских услуг для населения оценивается с помощью научных методов и подходов посредством анализа различных индикаторов и критериев» [22] (Gorodetskiy, Karavaeva, Lev et al., 2021). Как правило, аналитическая интерпретация осуществляется на основе показателей официальной статистики и отчетов органов управления здравоохранением. В то же время существуют подходы на основе ранжирования результатов опросов и экспертной оценки [13, с. 148] (Maksimov, Tutygin, Malinina, Chizhova, Blynskaya, 2022, р. 148), применения специальных методов анализа [18, с. 51] (Salomatina, Kukina, 2021, р. 51).
Е.В. Градобоев и И.Ю. Сольская, анализируя структуру расходов отрасли здравоохранения на федеральном и региональном уровнях в доковидных условиях и в период пандемии, пришли к выводу о том, что в критических условиях объем финансирования сферы медицинских услуг определяется не законами спроса и предложения между населением и медицинскими учреждениями, а государственными институтами бюджетного финансирования [4, с. 253] (Gradoboev, Solskaya, 2022, р. 253). Данная гипотеза подтверждается результатами исследования Ю.Ю. Дубиной об увеличении медицинских расходов в доле ВВП Российской Федерации в 2020 году относительно предшествующего года на 117,1% [5, с. 10] (Dubina, 2021, р. 10).
Проверка отечественной системы здравоохранения на прочность в условиях мобилизации всех средств и ресурсов на преодоление последствий пандемии опровергла выводы ряда зарубежных специалистов [7, с. 107] (Ivanyuk, Shilnikov, 2021, р. 107) о преимуществах отказа от бюджетного финансирования сферы медицинских услуг в пользу страховой медицины. В то же время хотелось бы отметить позицию О.Д. Притула и С.Г. Давыдовой о том, что концентрация страховых средств в фондах обязательного медицинского страхования и принятия ими на себя распределительных функций снижает конкуренцию между лечебными организациями и экономическую эффективность их деятельности [19, с. 27] (Shevtsov, 2022, р. 27).
Эффективность территориального здравоохранения определяется исходя из показателей плотности населения и его доходов, социально-экономическими позициями и отраслевой структурой экономики [19, с. 72] (Shevtsov, 2022, р. 72). В значительной степени данные факторы формируют территориальное неравенство регионов страны по многим критериям и индикаторам развития отрасли здравоохранения. В соответствии с этим предлагаем остановиться на некоторых актуальных проблемах государственного регулирования сферы медицинских услуг страны в разрезе федеральных округов Российской Федерации.
Результаты и их обсуждение. Хотелось бы отметить, что пандемия коронавируса обострила многие проблемы реформирования отечественной отрасли здравоохранения. Ряд ученых отмечают тотальную неготовность медицинских учреждений к преодолению Covid-19 в 2020–2021 гг. Российское здравоохранение с большей или меньшей степенью эффективности справилось с последствиями пандемии, но показало низкую результативность в предотвращении и распространении заболеваемости. И основными причинами этому стали последствия управленческой трансформации сферы медицинских услуг, в частности практическая ликвидация мобилизационного резерва больничных коек, лимитирование медицинского оборудования, лекарственных препаратов и инфраструктуры. Так, в научных источниках отмечается снижение больничных организаций Российской Федерации в 2019 году по отношению к 2000 году более чем в два раза, а больничных коек – на 32,8% [11, с. 193] (Lukyanova, Seryakov, Slesareva, 2022, р. 193).
В свою очередь, динамика количества больничных организаций Российской Федерации в разрезе федеральных округов за 2005–2020 гг. представлена на рисунке 1.
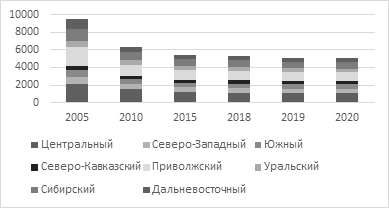
Рисунок 1. Число больничных организаций в федеральных округах России, ед.
Источник: [17].
Рассматриваемая на рисунке 1 тенденция сокращения больничных организаций в анализируемый период сопровождается встречной тенденцией увеличения количества амбулаторно-поликлинических организаций (рис. 2).

Рисунок 2. Число амбулаторно-поликлинических организаций
в федеральных округах России, ед.
Источник: [17].
Данные рисунка 2 ставят под сомнение продекларированные цели развития сферы медицинских услуг в России в части переориентации со стационарного лечения на оказание услуг в амбулаторно-поликлинических организациях. Так, мы видим, что в 2005 году число амбулаторных поликлиник незначительно отличается от показателей 2020 года, которые представляются органами государственного регулирования системы здравоохранения как весомый результат в реформировании отрасли.
На рисунке 3 проиллюстрированы динамические показатели числа фельдшерско-акушерских пунктов (ФАП) в федеральных округах России.
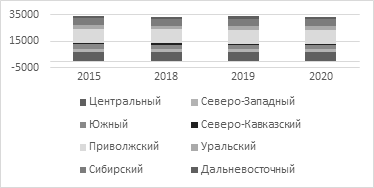
Рисунок 3. Число фельдшерско-акушерских пунктов
в федеральных округах России, ед.
Источник: [17].
Хотелось бы отметить, что относительная стабильность числа ФАП связана в первую очередь с реализацией государственных программ устойчивого развития сельских территорий, в которых они в основном сосредоточены, с выделением соответствующих программных средств на их строительство и поддержку.
Подтверждением сокращения оказания медицинских услуг в стационарных организациях выступает индикатор числа больничных коек (рис. 4).
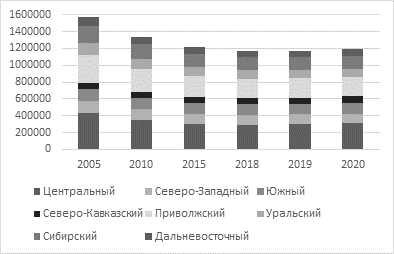
Рисунок 4. Число больничных коек в федеральных округах России,
тыс. посещений в смену
Источник: [17].
Приведенные данные отражают последовательную позицию органов государственного управления на сокращение больничных коек, при этом данная тенденция была прервана в 2020 году в связи с мобилизацией отрасли в условиях пандемии коронавирусной инфекции. Переориентация отрасли на наращивание мощностей амбулаторно-поликлинических организаций подтверждается показателями рисунка 5.

Рисунок 5. Мощность амбулаторно-поликлинических организаций
в федеральных округах России, тыс. посещений в смену
Источник: [17].
При этом в 2020–2022 гг. население страны столкнулось с проблемой доступа к посещению поликлиник, связанной с пандемийными ограничениями. Безусловно, сложившаяся ситуация отрицательно сказалась и окажет в дальнейшем свое пагубное влияние на социально-экономическое развитие из-за несвоевременного оказания медицинской помощи и профилактики заболеваний.
Более благоприятная ситуация сложилась в обеспеченности учреждений здравоохранения медицинским персоналом. На рисунке 6 проиллюстрированы данные по численности врачей.

Рисунок 6. Численность врачей в федеральных округах России, чел.
Источник: [17].
Как мы видим, численность врачей показала рост за анализируемый период, в то же время оголилась проблема нехватки узких специалистов, особенно в периферийных территориях. Несколько иная картина прослеживается по показателю численности среднего медицинского персонала (рис. 7).
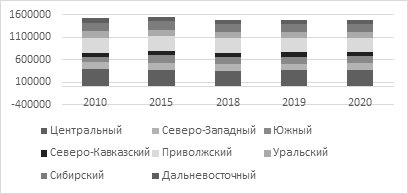
Рисунок 7. Численность среднего медицинского персонала
в федеральных округах России, чел.
Источник: [17].
Сокращение среднего медицинского персонала в рамках оптимизации здравоохранения привело к дефициту отдельных категорий работников, перераспределению обязанностей и повышению нагрузки, зачастую сопровождающейся нарушением норм трудового законодательства.
В процессе аналитической интерпретации показателей официальной статистики хотелось бы отдельное внимание уделить проблеме территориального неравенства в сфере медицинских услуг. На рисунке 8 приведены данные по наличию учреждений здравоохранения по федеральным округам России в перерасчете на душу населения.

Рисунок 8. Количество медицинских организаций на душу населения
в федеральных округах России за 2020 год
Источник: [17].
Как видно из рисунка 8, по числу больничных организаций в перерасчете на душу населения в числе лидеров находится Дальневосточный федеральный округ, аутсайдер – Центральный федеральный округ. По числу амбулаторно-поликлинических организаций на первом месте находится Центральный федеральный округ, на последнем – Северо-Кавказский федеральный округ. Таким образом, можно отметить эффективность реализации реформ в зависимости от удаленности федерального центра. По ФАП лидер – Приволжский федеральный округ, в состав которого входят национальные республики Поволжья, в значительной степени сохранившие традиционный уклад жизни сельского населения. На последнем месте – Северо-Кавказский федеральный округ, многие из регионов которого находятся в условиях тотального дефицита бюджетных средств и значительным образом «дотируются из федерального центра» [8] (Karavaeva, Lev, 2021).
На рисунке 9 представлены сравнительные позиции по численности медицинских работников на душу населения в федеральных округах России.
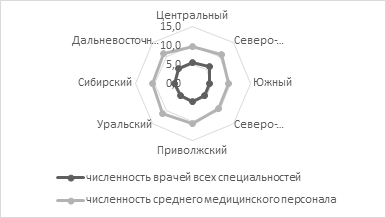
Рисунок 9. Количество медицинских работников на душу населения
в федеральных округах России за 2020 год
Источник: [17].
Анализ данных, проиллюстрированных на рисунке 9, позволяет сделать вывод о том, что нормативное регулирование численности медицинских работников в Российской Федерации относительно численности населения обеспечивает близкие значения по федеральным округам. Отклонение, как правило, связано с дефицитом квалифицированных кадров и проблемой закрепления их в регионах.
Заключение
Подводя итог рассмотрению актуальной проблемы государственного регулирования сферы медицинских услуг, можно согласиться с выводами многих авторов о том, что осуществляемая реформа здравоохранения Российской Федерации не прошла «проверку боем» в условиях пандемии коронавируса. Проведенный анализ основных показателей развития сферы медицинских услуг в разрезе федеральных округов России подтвердил тезис о существовании проблемы территориального неравенства по многим критериям и индикаторам. Концептуальное переосмысление и совершенствование инструментов государственного регулирования отечественной сферы медицинских услуг позволит как в целом повысить уровень доступности и качества их предоставления населению, так и создать запас прочности отрасли здравоохранения с учетом непредвиденных ситуаций. Вследствие этого обновленная структура здравоохранения России обеспечит реализацию конституционных гарантий населению по предоставлению качественной медицинской помощи на долгосрочную перспективу.
Источники:
2. Басова Е.А. К оценке доступности услуг сферы здравоохранения (по данным социологических опросов жителей г. Вологды) // Управление городом: теория и практика. – 2021. – № 1(39). – c. 45-50.
3. Гайфуллин А.Н. Отраслевые особенности регионального здравоохранения и проблемные аспекты оценки его эффективности // Вестник Российского университета кооперации. – 2021. – № 4(46). – c. 16-22.
4. Градобоев Е.В., Сольская И.Ю. Финансирование системы здравоохранения как элемент обеспечения экономической безопасности региона // Известия Байкальского государственного университета. – 2022. – № 2. – c. 248-256. – doi: 10.17150/2500-2759.2022.32(2).248-256.
5. Дубина Ю.Ю. Анализ существующей системы финансового обеспечения сферы здравоохранения в Российской Федерации // Наука и образование: хозяйство и экономика; предпринимательство; право и управление. – 2021. – № 7(134). – c. 10-13.
6. Зайнашева З.Г., Сабирова З.Э. Пути совершенствования инструментария государственного регулирования сферы здравоохранения республики Башкортостан // Вестник ГГНТУ. Гуманитарные и социально-экономические науки. – 2021. – № 1(23). – c. 31-39. – doi: 10.34708/GSTOU.2021.55.79.004.
7. Иванюк И.В., Шильников А.А. Классические модели финансового обеспечения сферы здравоохранения // Вестник Луганского государственного университета имени Владимира Даля. – 2021. – № 4(46). – c. 104-107.
8. Караваева И.В., Лев М.Ю. Итоги проведения V Международной научно-практической конференции «Сенчаговские чтения» «Новые вызовы и угрозы экономике и социуму России» // Экономическая безопасность. – 2021. – № 3. – c. 853-887. – doi: 10.18334/ecsec.4.3.112368.
9. Лев М.Ю., Лещенко Ю.Г. Экономическая безопасность в системе здравоохранения в период пандемии COVID-19: ответная реакция государств и финансовых органов // Экономика, предпринимательство и право. – 2020. – № 6. – c. 1857-1884. – doi: 10.18334/epp.10.6.110511.
10. Лев М.Ю. Актуальные тренды динамики цен: проблемы и решения в обеспечении социально-экономической безопасности // Вестник РАЕН. – 2021. – № 1. – c. 54-65. – doi: 10.52531/1682-1696-2021-21-1-54-65.
11. Лукьянова З.А., Серяков И.А., Слесарева Е.С. Влияние пандемии на финансирование здравоохранения Российской Федерации // Гуманитарный научный вестник. – 2022. – № 4. – c. 191-196. – doi: 10.5281/zenodo.6541273.
12. Лупарев Е.Б., Ерёменко А.А. Новый подход к организации государственного контроля и надзора как один из путей решения проблем в сфере здравоохранения // Очерки новейшей камералистики. – 2021. – № 1. – c. 19-23.
13. Максимов А.М., Тутыгин А.Г., Малинина К.О., Чижова Л.А., Блынская Т.А. Проблемные вопросы методологии оценки социального благополучия населения в современной России // Экономические и социальные перемены: факты, тенденции, прогноз. – 2022. – № 2. – c. 138-155. – doi: 10.15838/esc.2022.2.80.9.
14. Омеличкин О.В. Принцип справедливости в российском здравоохранении // Вестник общественных и гуманитарных наук. – 2021. – № 3. – c. 25-32.
15. Притула О.Д., Давыдова С.Г. Оценка состояния и результатов функционирования сферы здравоохранения на региональном уровне // Вестник Новгородского филиала РАНХиГС. – 2021. – № 1(13). – c. 26-36.
16. Ратников К.Ю., Дядченко К.В., Салогубова Е.В. Роль концессии как формы государственно-частного партнерства в сфере медицины России при развитии социальной политики государства // Вестник научной мысли. – 2021. – № 3. – c. 12-18. – doi: 10.34983/DTIPB.2021.54.32.001.
17. Регионы России. Социально-экономические показатели. 2021. / Статистический сборник. - М.: Росстат, 2021. – 1112 c.
18. Саломатина О.С., Кукина Е.Н. Swot-анализ государственно-частного предпринимательства в здравоохранении волгоградской области // Прикаспийский вестник медицины и фармации. – 2021. – № 3. – c. 51-57. – doi: 10.17021/2021.2.3.51.57.
19. Шевцов И.А. Анализ состояния системы здравоохранения и его развития в СКФО // Modern Economy Success. – 2022. – № 2. – c. 72-77.
20. Шестакова Е.В., Мамыкина К.К. Методологические подходы к определению понятия «качество медицинской услуги» // Синергия Наук. – 2021. – № 59. – c. 616-636.
21. Шугаева О.В. Пандемия COVID-19 и ее влияние на общественное производство // Известия Юго-Западного государственного университета. Серия: Экономика. Социология. Менеджмент. – 2021. – № 5. – c. 95-104. – doi: 10.21869/2223-1552-2021-11-5-95-104.
22. Городецкий А.Е., Караваева И.В., Лев М.Ю. и др. Экономическая безопасность России в новой реальности. / Коллективная монография. - М.: ИЭ РАН, 2021. – 325 c.
Страница обновлена: 27.04.2026 в 16:16:37
Download PDF | Downloads: 45 | Citations: 2
Current problems of state regulation of health services
Rudenko M.N., Rozhkov D.V.Journal paper
Economic security
Volume 5, Number 4 (October-December 2022)
Abstract:
On basis of modern economic literature and indicators of official statistics, topical problems of state regulation of health services in Russia are considered.
The main results of the national health care reform and the ability of the updated industry to overcome the consequences of Covid-19 are analyzed. Attention is focused on the unwillingness of the industry to fully prevent the spread of the pandemic. The territorial inequality of the country has been established according to many criteria and indicators of the medical services' development. The conclusion about the need for a conceptual rethinking of the healthcare development, taking into account the safety margins that ensure the smooth and uninterrupted operation of the industry in unforeseen situations, is formulated.
Keywords: medical services, healthcare, state regulation, federal district
JEL-classification: I11, I15, I18
References:
Regiony Rossii. Sotsialno-ekonomicheskie pokazateli. 2021 [Regions of Russia. Socio-economic indicators. 2021] (2021). M.: Rosstat. (in Russian).
Arkhipova M.Yu., Rogovchenko V.A. (2021). Regionalnye osobennosti vzaimosvyazi innovatsionnoy aktivnosti v zdravookhranenii i blagosostoyaniya naseleniya [Regional differences in the relationship between innovation activity in healthcare and public welfare]. Ekonomika i upravlenie: nauchno-prakticheskiy zhurnal. (1(157)). 155-159. (in Russian). doi: 10.34773/EU.2021.1.31.
Basova E.A. (2021). K otsenke dostupnosti uslug sfery zdravookhraneniya (po dannym sotsiologicheskikh oprosov zhiteley g. Vologdy) [To the assessment of the availability of healthcare services (according to the data of sociological surveys in Vologda)]. Upravlenie gorodom: teoriya i praktika. (1(39)). 45-50. (in Russian).
Dubina Yu.Yu. (2021). Analiz sushchestvuyushchey sistemy finansovogo obespecheniya sfery zdravookhraneniya v Rossiyskoy Federatsii [Analysis of the existing system of financial support of the healthcare sector in the Russian Federation]. Science and education: economy and entrepreneurship; law and management. (7(134)). 10-13. (in Russian).
Gayfullin A.N. (2021). Otraslevye osobennosti regionalnogo zdravookhraneniya i problemnye aspekty otsenki ego effektivnosti [Sectoral features of regional healthcare and problematic aspects of evaluating its effectiveness]. The Bulletin of the Russian University of Cooperation. (4(46)). 16-22. (in Russian).
Gorodetskiy A.E., Karavaeva I.V., Lev M.Yu. i dr. (2021). Ekonomicheskaya bezopasnost Rossii v novoy realnosti [Russia's Economic Security in the New Reality] M.: IE RAN. (in Russian).
Gradoboev E.V., Solskaya I.Yu. (2022). Finansirovanie sistemy zdravookhraneniya kak element obespecheniya ekonomicheskoy bezopasnosti regiona [Financing of the healthcare system as an element of ensuring the economic security of the region]. Bulletin of Baikal State University. 32 (2). 248-256. (in Russian). doi: 10.17150/2500-2759.2022.32(2).248-256.
Ivanyuk I.V., Shilnikov A.A. (2021). Klassicheskie modeli finansovogo obespecheniya sfery zdravookhraneniya [Classical models of financial provision in healthcare]. Vestnik Luganskogo gosudarstvennogo universiteta imeni Vladimira Dalya. (4(46)). 104-107. (in Russian).
Karavaeva I.V., Lev M.Yu. (2021). Itogi provedeniya V Mezhdunarodnoy nauchno-prakticheskoy konferentsii «Senchagovskie chteniya» «Novye vyzovy i ugrozy ekonomike i sotsiumu Rossii» [Results of the 5th international scientific and practical conference]. Ekonomicheskaya bezopasnost. 4 (3). 853-887. (in Russian). doi: 10.18334/ecsec.4.3.112368.
Lev M.Yu. (2021). Aktualnye trendy dinamiki tsen: problemy i resheniya v obespechenii sotsialno-ekonomicheskoy bezopasnosti [Actual trends in price dynamics: problems and solutions in ensuring socio-economic security]. Vestnik RAEN. 21 (1). 54-65. (in Russian). doi: 10.52531/1682-1696-2021-21-1-54-65.
Lev M.Yu., Leschenko Yu.G. (2020). Ekonomicheskaya bezopasnost v sisteme zdravookhraneniya v period pandemii COVID-19: otvetnaya reaktsiya gosudarstv i finansovyh organov [Economic security in the health system during the Covid-19 pandemic: response of states and financial authorities]. Journal of Economics, Entrepreneurship and Law. 10 (6). 1857-1884. (in Russian). doi: 10.18334/epp.10.6.110511.
Lukyanova Z.A., Seryakov I.A., Slesareva E.S. (2022). Vliyanie pandemii na finansirovanie zdravookhraneniya Rossiyskoy Federatsii [The impact of the pandemic on healthcare financing in the Russian Federations]. Gumanitarnyy nauchnyy vestnik. (4). 191-196. (in Russian). doi: 10.5281/zenodo.6541273.
Luparev E.B., Eryomenko A.A. (2021). Novyy podkhod k organizatsii gosudarstvennogo kontrolya i nadzora kak odin iz putey resheniya problem v sfere zdravookhraneniya [A new approach to the organization of the state control and supervision as one ways of solution challenges in healthcare]. Ocherki noveyshey kameralistiki. (1). 19-23. (in Russian).
Maksimov A.M., Tutygin A.G., Malinina K.O., Chizhova L.A., Blynskaya T.A. (2022). Problemnye voprosy metodologii otsenki sotsialnogo blagopoluchiya naseleniya v sovremennoy Rossii [Issues of the methodology for assessing social well-being in contemporary Russia]. Economic and Social Changes: Facts, Trends, Forecast. 15 (2). 138-155. (in Russian). doi: 10.15838/esc.2022.2.80.9.
Omelichkin O.V. (2021). Printsip spravedlivosti v rossiyskom zdravookhranenii [The principle of justice in the russianpublic healthcare]. Vestnik obschestvennyh i gumanitarnyh nauk. 2 (3). 25-32. (in Russian).
Pritula O.D., Davydova S.G. (2021). Otsenka sostoyaniya i rezultatov funktsionirovaniya sfery zdravookhraneniya na regionalnom urovne [Assessment of the state and results of the functioning of the healthcare sector at the regional level]. Vestnik Novgorodskogo filiala RANKhiGS. 11 (1(13)). 26-36. (in Russian).
Ratnikov K.Yu., Dyadchenko K.V., Salogubova E.V. (2021). Rol kontsessii kak formy gosudarstvenno-chastnogo partnerstva v sfere meditsiny Rossii pri razvitii sotsialnoy politiki gosudarstva [The role of the concession as a form of public-private partnership in the sphere of medicine in Russia in the development of the social policy of the state]. Vestnik nauchnoy mysli. (3). 12-18. (in Russian). doi: 10.34983/DTIPB.2021.54.32.001.
Salomatina O.S., Kukina E.N. (2021). Swot-analiz gosudarstvenno-chastnogo predprinimatelstva v zdravookhranenii volgogradskoy oblasti [Swot-analysis of public-private entrepreneurship in healthcare in the Volgograd region]. Prikaspiyskiy vestnik meditsiny i farmatsii. 2 (3). 51-57. (in Russian). doi: 10.17021/2021.2.3.51.57.
Shestakova E.V., Mamykina K.K. (2021). Metodologicheskie podkhody k opredeleniyu ponyatiya «kachestvo meditsinskoy uslugi» [Methodological approaches to definition of the concept of «quality of medical service»]. Synergy of Sciences. (59). 616-636. (in Russian).
Shevtsov I.A. (2022). Analiz sostoyaniya sistemy zdravookhraneniya i ego razvitiya v SKFO [Analysis of the state of the health care system and its development in the NCFD]. Modern Economy Success. (2). 72-77. (in Russian).
Shugaeva O.V. (2021). Pandemiya COVID-19 i ee vliyanie na obshchestvennoe proizvodstvo [The Covid-19 pandemic and its impact on public health production]. Proceedings of the South-Western State University. Series: Economy. Sociology. Management. 11 (5). 95-104. (in Russian). doi: 10.21869/2223-1552-2021-11-5-95-104.
Zaynasheva Z.G., Sabirova Z.E. (2021). Puti sovershenstvovaniya instrumentariya gosudarstvennogo regulirovaniya sfery zdravookhraneniya respubliki Bashkortostan [Ways to improve the instrumentation for state regulation of the healthcare sphere of the Republic of Bashkortostan]. Vestnik GGNTU. Gumanitarnye i sotsialno-ekonomicheskie nauki. 17 (1(23)). 31-39. (in Russian). doi: 10.34708/GSTOU.2021.55.79.004.
